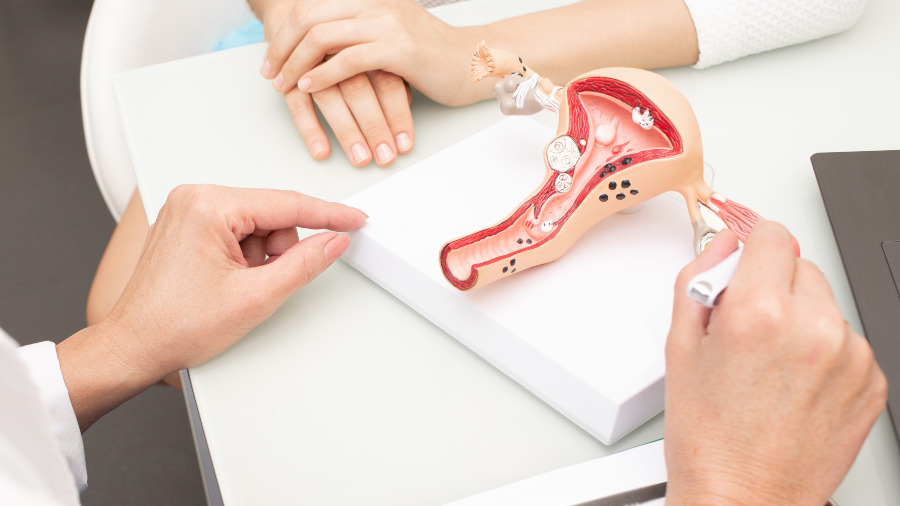
El sĒndrome Mayer-Rokitansky-K³ster-Hauser (MRKH) es un cuadro clĒnico poco conocido. Es tan extra±o que, de acuerdo con la Asociaci¾n Espa±ola de Mķdicos de Atenci¾n Primaria (Semergen), su incidencia es de un caso por cada 5,000. En El Salvador no se tienen estadĒsticas concretas, pero el cirujano y ur¾logo pedißtrico Óscar Lazo se±al¾ que en el Hospital Nacional BenjamĒn Bloom se han registrado alrededor de cinco personas con esta manifestaci¾n en 15 a±os.
Esta afecci¾n en concreto es una malformaci¾n congķnita del aparato genital femenino y su nombre se dio en honor a las contribuciones de August Josepeh Mayer, Carl von Rokitansky, Hermann K³ster y George Hauser en torno a este trastorno. Fueron ellos quienes descubrieron que algunas mujeres nacĒan sin ·tero, sin vagina ni cuello uterino.
Te puede interesar: INFOGRAFÍA: Las 10 enfermedades mßs comunes en mujeres
A medida que la medicina avanz¾ se definieron dos tipos de sĒndrome. El 1 o Tipo A, donde hay una clara ausencia de las partes ya mencionadas en el aparato reproductor femenino, y el 2 o Tipo B, que presenta diferentes grados de ausencia o malformaciones de estas estructuras, es decir que el ·tero puede ser hipoplßsico (peque±o o incompleto), o en algunas ocasiones estß normal, pero hay ausencia de parte de la vagina. “No en todos los casos va a estar ausente todo”, reconoci¾ el especialista salvadore±o.
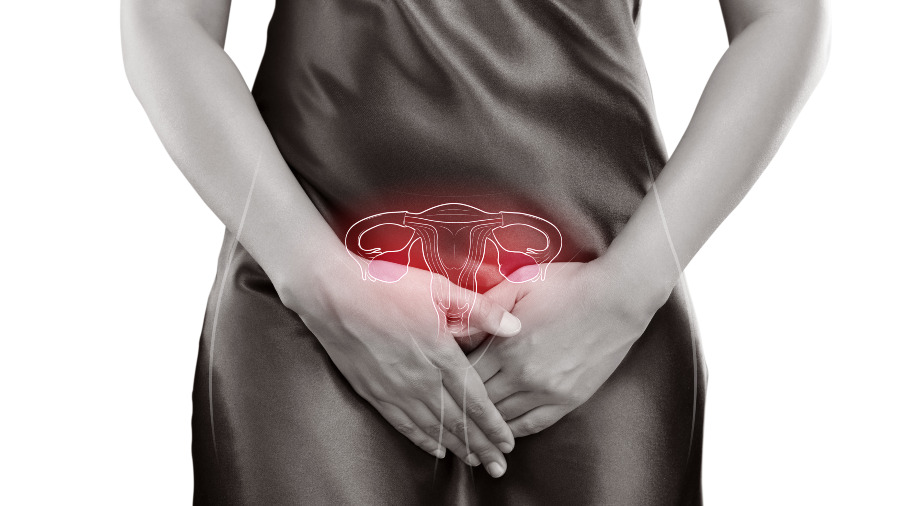
Aunque la descripci¾n de este sĒndrome claramente muestra unas caracterĒsticas alarmantes, las pacientes que nacen con ķl logran darse cuenta de las carencia de sus partes reproductoras hasta la preadolescencia o adolescencia, cuando es momento de que llegue su primera menstruaci¾n.
Y es justamente la amenorrea (ausencia del perĒodo) el mayor indicio de que algo anormal sucede, pues esta manifestaci¾n generalmente no da se±ales ni dolores previos, por lo que se da un desarrollo normal de la ni±a: los ovarios funcionan normalmente, sus genitales no sufren ninguna alteraci¾n, existe una producci¾n habitual de sus hormonas por lo que llegan a la pubertad y sus caracterĒsticas sexuales femeninas son evidentes (busto, vellos en la zona genital, entre otras).
De acuerdo con el ur¾logo pedißtrico, cuando el sĒndrome MRKH es descubierto antes de que la paciente llegue a la pubertad se da de manera incidental, debido a estudios, por otros problemas o padecimientos durante la ni±ez. Y es que el espectro de este sĒndrome no queda ·nicamente a nivel del aparato reproductor, otras afecciones o alteraciones se suman a este extra±o cuadro clĒnico.
Lee: Ovarios poliquĒsticos, la revoluci¾n hormonal
“Cuando investigamos otras patologĒas, como atender a una ni±a con infecciones urinarias recurrentes, entonces se hacen estudios y en ellos se encuentran otras malformaciones. Puede haber anomalĒas en el tracto genitourinario, problemas renales porque solo hay un ri±¾n (ģ) Y tambiķn estß descrito que en algunos casos pueden haber alteraciones ¾seas, como de la cadera o las costillas o los miembros inferiores”, explic¾ Lazo.
A ellos se suma que, ante la falta de menstruaci¾n, las ni±as o jovencitas pueden padecer de masas pķlvicas que se forman debido al desprendimiento del endometrio mes a mes y a la acumulaci¾n de sangre que jamßs ha sido expulsada porque, simplemente, el ·tero estß sellado.
El impacto del MRKH llega precisamente en la adolescencia o juventud, cuando la chica es consciente de lo que significarß para su vida reproductiva y sexual este diagn¾stico.

Lazo hizo ķnfasis que el aspecto psicol¾gico es trascendental en este sĒndrome: “Hay algunas pacientes que tienen trastornos de ansiedad o depresi¾n porque hay problemas con la identificaci¾n del sexo, desde el punto de vista psicol¾gico. Desde la perspectiva social-sexual, algunas pacientes tendrßn un rechazo mental o real. Pero uno de los puntos que mßs impacta es cuando las mujeres comprenden que no podrßn procrear, sobre todo aquellas mujeres que no tienen ·tero”.
┐Existen soluciones? Es la pregunta frecuente de las pacientes y sus familiares. Debe haber un manejo multidisciplinario del caso, aunque todo dependerß del cuadro clĒnico, de la madurez de la paciente y del equipo mķdico que atiende, pero cualquier tratamiento o intervenci¾n quir·rgica deberß ir encaminado hacia una vagina funcional.
Entre las soluciones mßs prometedoras estß el tratamiento no quir·rgico con dilatadores, la cirugĒa, la vaginoplastia de McIndoe, la tķcnica de Vecchietti (se realiza vĒa laparosc¾pica) y el drenaje quir·rgico en el caso de las masas pķlvicas. Sin embargo, la mejor opci¾n quir·rgica sigue dependiendo de la experiencia del equipo que la realiza y de las preferencias de la paciente. Lo que nunca debe olvidarse es el apoyo integral a la convaleciente.